Cáncer de Testículo
¿Qué es el cáncer de testículo?
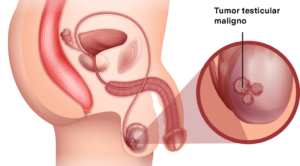
El cáncer de testículo se produce cuando las células comienzan a crecer sin control en los testículos. Para comprender este cáncer, es útil conocer la estructura normal de los testículos y su función.
Los testículos son dos órganos del sistema reproductor masculino que se ubican dentro de un saco de piel llamado escroto que cuelga debajo de la base del pene. Sus dos funciones principales son:
- Producir hormonas masculinas (andrógenos), como la testosterona.
- Producir espermatozoides, que son las células masculinas que fertilizan la célula sexual femenina (óvulo), y así comenzar un embarazo.
Las células espermáticas se producen en conductos largos y finos ubicados dentro de los testículos llamados túbulos seminíferos. Estas células se almacenan y maduran en el epidídimo, un pequeño tubo enrollado que se encuentra detrás de cada testículo.
Durante la eyaculación, las células espermáticas se trasladan desde el epidídimo por el conducto deferente hasta llegar a las vesículas seminales, donde se mezclan con líquidos producidos por las vesículas seminales, la glándula prostática y otras glándulas para formar el semen. Por último, este líquido entra en la uretra (conducto dentro del pene por donde pasa la orina y el semen) para salir al exterior.
El cáncer de testículo se manifiesta habitualmente como una masa escrotal, no dolorosa, de aparición reciente. En algunos casos, el tumor de testículo puede debutar metastásico, por progresión local, retroperitoneal o metástasis a distancia. En ese caso, los síntomas dependerán de la localización del tumor.
Existen varios tipos de tumor de testículo. Su pronóstico y naturaleza es diversa, y en función de su tipo histológico van a responder mejor a ciertos tratamientos.
La mejor prueba diagnóstica inicial es la exploración física y la ecografía escrotal. La ecografía testicular es el sistema gold standard y arroja mucha información sobre la existencia o no de tumor, la afectación local que produce y la invasión de órganos vecinos.
En caso de sospecha por exploración o ecografía de tumor de testículo, el siguiente paso es la realización de marcadores tumorales, que tienen poder diagnóstico y pronóstico. Se suelen realizar antes de la cirugía (Beta-HCG, alfa-fetoproteína, LDH) y también durante el seguimiento de la enfermedad. Además, es importante solicitar un TAC tóracoabdominal para detectar la presencia de ganglios o metástasis, que el cáncer de testículo produce precozmente.
El tratamiento se realiza habitualmente mediante cirugía. El primer paso es la extirpación total o parcial del testículo. Generalmente se opta por la primera, aunque es posible realizar con seguridad cirugía parcial siempre que el tumor no sea mayor que un tercio del testículo.
La orquiectomía se lleva a cabo a través de una incisión inguinal. Se controlan precozmente las estructuras del cordón para evitar la emisión de células tumorales, y se extirpa la masa turmoral. Se puede optar por la colocación de una prótesis de pene, con fines cosméticos, en función de la preferencia de cada hombre.
El postopetarorio suele ser corto y benigno. Es habitual que el paciente pueda ser dado de alta incluso el mismo día de la cirugía, siendo citado a consulta en aproximadamente 15 días para comunicarle el resultado de la biopsia.
En los casos de cáncer de testículo de alto riesgo o que presenta metástasis o adenopatías en el momento del diagnóstico, generalmente se aplica la quimioterapia de manera muy eficaz. Incluso en casos avanzados, es una enfermedad curable gracias a la combinación de quimioterapia y, en ocasiones, también radioterapia y cirugía.
Sin embargo, el tumor testicular puede reaparecer rápidamente por lo que los controles, de inicio, tienen que ser muy intensos y exhaustivos.
Efectos secundarios del tratamiento
Como consecuencia de la cirugía y la quimioterapia para el tratamiento del cáncer de testículo, los hombres pueden sufrir distintos efectos secundarios:
Alteración de la autoimagen
que puede contrarrestarse, en parte, mediante la colocación de la prótesis de teste.
Disminución de testosterona
La existencia de un solo testículo aumenta el riesgo de presentar disminución de la testosterona con las consecuencias que ello acarrea: disfunción eréctil, disminución del deseo sexual, obesidad, pérdida de masa muscular, resistencia periférica a la insulina, osteoporosis, aumento del riesgo cardiovascular o prostático.
Alteración de la fertilidad.
Muchos de los tratamientos pueden alterar la fertilidad. En este sentido, se puede recurrir a la criopreservación espermática antes del inicio de los tratamientos sistémicos (quimio y radioterapia) para tratar de disponer de material biológico que no haya sido afectado por las toxicidades propias de dichos tratamientos.
Síntomas de Cáncer de testículo
El tumor testicular suele manifestarse como un nódulo testicular sólido y generalmente indoloro que se puede detectar con la autoexploración. Es poco común que debute como hemospermia, es decir, con presencia de sangre en el semen. Asimismo, es rara la aparición de dolor escrotal, pero puede darse en casos de sangrado o isquemia intratumoral.
El cáncer de testículo es de crecimiento rápido (días o semanas) y suele depender del testículo, aunque puede afectar a estructuras vecinas. El cáncer de testículo produce metástasis de manera temprana, por lo que puede presentarse con los síntomas producidos por la metástasis. Por ese motivo, es fundamental un diagnóstico precoz y evitar la progresión de la enfermedad.
En el 7% de los casos aparece ginecomastia o crecimiento de las mamas en el varón. También puede aparecer infertilidad e hipogonadismo (disminución de las hormonas sexuales).
En casos avanzados pueden aparecer síntomas generales, tales como pérdida de peso, ausencia de apetito o dolor lumbar secundario a la aparición de masa tumoral en el retroperitoneo. Esto ocurre porque el drenaje linfático de los testículos se produce a nivel de los ganglios que rodean la arteria aorta y la vena cava.
Causas de Cáncer de Testículo
La incidencia del cáncer de testicular ha aumentado durante las últimas décadas especialmente en los países industrializados, posiblemente en relación con disruptores genéticos (contaminación, agentes químicos en agua y alimentos, etcétera).
Además, se han descrito diferentes alteraciones genéticas asociadas al desarrollo del tumor testicular y múltiples factores de riesgo:
- Síndrome de disgenesia testicular: Alteraciones en el desarrollo testicular por diferentes causas que aumenta el riesgo de cáncer de testículo y causa infertilidad por problemas en el correcto funcionamiento testicular.
- Criptorquidia: Los testículos se forman en la etapa embrionaria en el interior del abdomen y deben descender al escroto a través del conducto inguinal. Esto sucede entre el tercer trimestre del embarazo y los primeros meses de vida. La ausencia de este descenso completo de los testículos con un parón del mismo a diferentes niveles entre el abdomen y el escroto se denomina criptorquidia.
- Síndrome de Klinefelter: Enfermedad genética en la que un varón nace con al menos 1 cromosoma X extra (XXY). Incluye, entre otras manifestaciones, hipogonadismo hipergonadotrópico, ginecomastia, infertilidad y mayor riesgo de cáncer testicular.
- Antecedentes familiares de primer grado de tumor testicular.
- Tumor en el otro testículo.
Diagnóstico del cáncer de testículo
Para el diagnóstico del cáncer de testículo, además de una adecuada exploración física, se realizan las siguientes pruebas diagnósticas:
- Analítica sanguínea con marcadores tumorales del tumor testicular, que se elevan en el 51% de los casos. También sirven para establecer el pronóstico y son útiles en el seguimiento. Son la B-HCG, alfafetoproteína y LDH. Siempre se toman antes y después de la cirugía de extirpación testicular.
- Prueba de imagen. Ante cualquier hombre con una masa o dolor escrotal de nueva aparición, especialmente en menores de 40 años, es razonable solicitar una ecografía escrotal. La ecografía escrotal es la prueba gold standard para el diagnóstico de la patología escrotal, y también en el cáncer de testículo.
La ecografía doppler permite estudiar la estructura de los testículos y de sus vasos sanguíneos, y determinar si existe alguna masa, así como su extensión. El uso de la ecografía testicular puede:
- Determinar si una masa es intra o extra testicular.
- Determinar el volumen y la localización anatómica de la lesión.
- Caracterizar el testículo contralateral para excluir otras lesiones e identificar factores de riesgo de neoplasias.
La ecografía testicular también se recomienda para todos los hombres con masas retroperitoneales o viscerales y/o sin elevación de marcadores tumorales testiculares en ausencia de una masa testicular palpable. Cuando existen dudas, se puede realizar una resonancia magnética (RMN) escrotal.
- TAC toraco-abdomino-pélvico. En todos los casos en los que se ha diagnosticado de una neoplasia testicular, es necesario realizar un TAC de tórax y abdomen para descartar la presencia de metástasis a distancia. En casos seleccionados se pueden realizar TAC cerebral, si hay sospecha de metástasis cerebrales.
- PET. No se usa como prueba en diagnóstico inicial, sino para evaluar la presencia de tumor retroperitoneal a pesar del tratamiento con quimioterapia.
- En los pacientes jóvenes con deseo de tener descendencia en el futuro, debe ofrecerse el estudio de fertilidad mediante seminograma y estudio hormonal (testosterona, LH y FSH) y la posibilidad de criopreservar semen.
Tipos de tumores de testículo
- Tumor de células de Leydig: Es el más frecuente de los tumores estromales. Aparece en la primera década de la vida o entre la tercera y sexta. Únicamente el 10% son malignos. Se diagnostica por la presencia de masa testicular indolora, ginecomastia y alteraciones hormonales. El tratamiento es quirúrgico (en algunos casos se puede realizar cirugía conservadora) y los casos metastásicos presentan escasa respuesta a quimioterapia o radioterapia.
- Tumor de células de Sertoli: Aparece en torno a los 45 años. El 20% son malignos, pero presentan baja capacidad metastásica. Aparece como una masa testicular y raramente presentar ginecomastia o alteraciones hormonales. El tratamiento es quirúrgico pudiéndose realizar cirugía conservadora en algunos casos.
Tratamientos del cáncer de testículo
El tumor testicular presenta altas tasas de curación debido a la buena respuesta a tratamientos quirúrgicos y con quimioterapia, al diagnóstico precoz y al tratamiento de uro-oncología.
Orquiectomía
El tratamiento estándar del tumor testicular es la orquiectomía radical vía inguinal. Consiste en extirpar el testículo a través de una incisión en la ingle para evitar abrir la piel del escroto y evitar el cambio del drenaje linfático que hagan salir células tumorales. En la misma cirugía se puede realizar la implantación de una prótesis de testículo con un fin estético, que no aporta comorbilidad extra ni deteriora los resultados oncológicos.
Una vez extirpado el testículo -total o parcialmente- se remite a anatomía patológica para su examen. A través del análisis podemos determinar el tipo de lesión para plantear un tratamiento posterior. Aunque el tratamiento no suele ser necesario en fases tempranas de la enfermedad, es recomendable en algunos tipos de tumores o si el cáncer ha salido del testículo.
Cirugía conservadora
La cirugía conservadora es la tumorectomía o exéresis únicamente del tumor, conservando el resto del testículo. Este procedimiento solo está indicado en pacientes con tumores en ambos testículos o en pacientes con un solo testículo, con niveles de testosterona normal, siempre y cuando el tumor no ocupe más de 1/3 del volumen testicular.
Linfadenectomía
La linfadenectomía retroperitoneal consiste en extirpar la masa ganglionar metastásica o los ganglios linfáticos que rodean los grandes vasos (arteria aorta, vena cava) hasta las arterias renales. Se debe intentar conservar los nervios eyaculatorios.
Quimioterapia
Los tumores testiculares son muy quimiosensibles, por lo que se obtienen buenos resultados con la administración de quimioterapia, aunque exista una siembra metastásica de la enfermedad. Ésta se administra tras la orquiectomía de forma profiláctica en pacientes de alto riesgo o para tratar una enfermedad diseminada.
Radioterapia
La radioterapia solamente es útil en los tumores seminomatosos por su alta radiosensibilidad.
Tras el tratamiento es preciso un seguimiento estrecho mediante marcadores tumorales, TAC y exploración para descartar recidivas tumorales.
